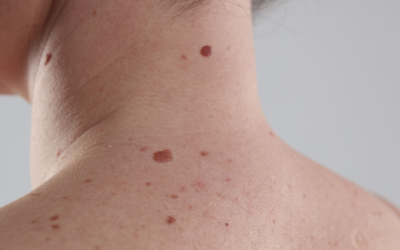
Znamiona barwnikowe (melanocytowe) występują u każdego człowieka, a popularnie nazywane są „pieprzykami”. Zbudowane są z melanocytów zlokalizowanych w naskórku, czy w skórze właściwej . Pojawiają się w dzieciństwie, w okresie dojrzewania czy u osób dorosłych. Na skórze można zaobserwować kilka znamion barwnikowych lub bardzo liczne. Znamiona barwnikowe mogą być również obecne już przy urodzeniu i są to tzw. znamiona wrodzone.
Jak wyglądają znamiona barwnikowe?
Lokalizacja znamion barwnikowych to twarz, tułów, kończyny górne i dolne, ale także skóra owłosiona głowy. Znamiona barwnikowe obecne mogą być także na błonach śluzowych, w okolicy narządów płciowych, na dłoniach i podeszwach. Mają średnicę od kilku mm do kilku cm, obserwuje się też znamiona olbrzymie zajmujące np. całe plecy, czy pośladki. Kolor znamion melanocytowych jest od jasnobeżowego do ciemnobrązowego, prawie czarnego. Zlokalizowane są w poziomie skóry lub uniesione, o powierzchni gładkiej lub nierównej, jakby wybrukowanej. Niektóre znamiona mają włosy i niekiedy nazywamy je popularnie „myszkami”.
Znamiona barwnikowe mogą przekształcić się w czerniaka. Dlatego też konieczna jest kontrola znamion barwnikowych i unikanie oparzeń słonecznych.
Znamiona barwnikowe – rodzaje
- plamy soczewicowate – mają kolor od jasno- do ciemnobrunatnego, są dobrze odgraniczone, zazwyczaj liczne, najczęściej występują na tułowiu,
- znamię wrodzone występuje rzadziej, dotyczy czasami dużej powierzchni ciała np. plecy, pośladki, ma kolor beżowo-brązowy,
- znamię błękitne – to guzek o szarobłękitnym zabarwieniu. Pojawia się zazwyczaj u dzieci, występuje w różnej lokalizacji,
- znamię Suttona, znamię typu „halo” – w otoczeniu znamienia pojawia się jasna obwódka, a czynnikiem prowokującym może być nadmierna ekspozycja słoneczna. Niekiedy współistnieje z bielactwem,
- znamię aktywne Spitz – pojawia się zazwyczaj w wieku młodzieńczym, jest to czerwono-siny guzek, dobrze odgraniczony, o gładkiej powierzchni, najczęściej występuje na skórze twarzy,
- znamię atypowe, dysplastyczne – ma średnicę 5-15 mm, nieregularne granice, jest niewyraźnie odgraniczone od otoczenia. Może mieć niejednolite zabarwienie (brunatne, różowo-brunatne, czarne), jest płaskie lub nierównomiernie wyniosłe w części środkowej (objaw „sadzonego jaja” ). Niekiedy powierzchnia znamienia jest jakby „wybrukowana”. Liczne znamiona u kilku lub u wielu członków rodziny to zespół znamion atypowych. Znamiona zlokalizowane są na całej skórze, a nowe powstają przez całe życie. Ryzyko pojawienia się czerniaka jest duże.
Kontrola znamion barwnikowych
Znamiona barwnikowe wymagają stałej kontroli przez pacjenta, czy osoby bliskie. W przypadku zauważenia jakichkolwiek odchyleń w wyglądzie znamion barwnikowych należy zgłosić się do lekarza, który ustali dalszy tok postępowania po przeprowadzeniu wywiadu, obejrzeniu pacjenta i wykonaniu dermatoskopii/wideodermatoskopii.
Na co zwrócić uwagę oglądając znamiona barwnikowe:
- powiększenie znamienia, poszerzenie granic, pogrubienie, obecność guzków, asymetria, wypustki,
- zmiana zabarwienia, ciemniejsze zabarwienie, brunatne, prawie czarne, odbarwienia, jaśniejsze kolory, kolory które wcześniej nie występowały,
- nierównomierne zabarwienie, różne odcienie brązu, różowy kolor, niekiedy jakby ciemniejsze i jaśniejsze plamy, ogniskowe odbarwienie,
- stan zapalny w miejscu znamienia, zaczerwienienie , utrzymujące się lub nagle pojawiające się,
- świąd znamienia,
- nadżerki (ranki) w znamieniu lub w okolicy znamienia,
- krwawienie, strupy.
Diagnostyka znamion barwnikowych
W diagnostyce znamion barwnikowych wykorzystuje się dermatoskopię (dermoskopię) i wideodermatoskopię (dermoskopię cyfrową). Dermatoskop ręczny to oglądanie znamion w powiększeniu 10x (z oświetleniem i z widoczną podziałką w mm, by określić wielkość zmiany). Obraz można zapisać, jeśli podłączymy aparat fotograficzny. Ocena dermatoskopowa pozwala odróżnić zmiany melanocytowe (barwnikowe) od niemelanocytowych. Ocenie podlega asymetria, brzeg wykwitu, kolor, wielkość, struktury – ułożenie różnych elementów. Na tej podstawie można wskazać, czy zmiana jest łagodna oraz czy kwalifikuje się do usunięcia chirurgicznego. Ze znamion barwnikowych nie pobieramy wycinków. Zmiany podejrzane usuwa się w całości, gdyż konieczne jest wykonanie badania histopatologicznego i ocena pod mikroskopem. Dermatoskop cyfrowy (wideodermatoskop) służy do oglądania znamion na ekranie monitora za pomocą kamery przykładanej do zmiany skórnej. Obraz można zapisać i dodatkowo ocenić za pomocą specjalnego programu.
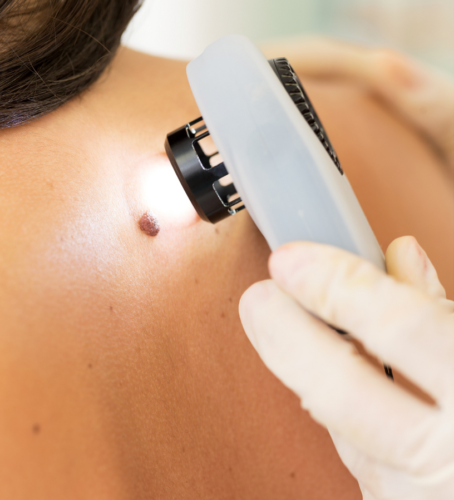
Wskazówki dla osób ze znamionami barwnikowymi
- samokontrola – oglądanie/kontrola, a w miejscach niedostępnych z pomocą lustra,
- oglądanie przez osobę bliską, czy rodzinę,
- konsultacja lekarska co 3,6,12 miesięcy lub częściej w zależności od decyzji lekarza, ale zawsze, gdy znamię zmieniło się!
- dokumentacja fotograficzna całego ciała i poszczególnych znamion barwnikowych – z linijką, by można określić wymiary znamienia barwnikowego, a nie na „oko”,
- chirurgiczne usuwanie znamion powiększających się, zmieniających się,
- chirurgiczne usuwanie znamion szczególnie narażonych na drażnienie ubraniem, bielizną,
- nie drażnienie znamion (zabronione wyrywanie włosów, peelingi…)
- unikanie ekspozycji na UV: słońce (szczególnie niebezpieczne są oparzenia słoneczne), solarium,
- unikanie leków światłouczulających (zwiększających wrażliwość skóry na słońce),
- stosowanie fotoprotektorów całorocznie,
- jeśli ekspozycja słoneczna – zawsze z ochroną ubraniem, krem z filtrem, tak, by nie dochodziło do oparzeń słonecznych.




0 komentarzy